Шкала Маллампати (Mallampati score)

Наиболее известным и всемирно используемым методом прогнозирования трудной интубации является тест Маллампати. К сожалению, в русскоязычной литературе незаслуженно мало информации о самом авторе вышеуказанной методики — Маллампати Шешагири Рао.
Биография Маллампати Шешагири Рао (Mаllampati Sheshagiri Rao)
Родился в 1941 г. в Индии, Андхра-Прадеш. В 1971 году иммигрировал в США, где живет и в настоящее время. В период работы в клинике Бостона (Brighamand Women’s Hospital) у него возникает идея — сопоставить анатомические особенности ротоглотки пациентов и вероятность трудной интубации. Во внимание были приняты основные структуры полости рта пациента: мягкое небо, зев, миндалины и язычок. Именно Маллампати Ш.Р. разработал оригинальную прогностическую шкалу, которую мы знаем сегодня, как шкалу Маллампати. Первая публикация, посвященная этой теме, вышла в 1983 году (Mallampati S.R. Clinical sign to predict difficult tracheal intubation (hypothesis). Can Anaesth Soc J. 1983. 30 (3): 316-317). В последствии, шкала Маллампати была модифицирована авторами Samsoon G.L. и Young J.R. (Samsoon G.L., Young J.R. Difficult tracheal intubation: a retrospective study. Anaesthesia. 1987; 42 (5): 487–490).
И сегодня, не теряет своей актуальности прогностическая шкала Маллампати, предложенная доктором Sheshagiri Rao Mallampati уже более 30 лет назад. Применяется при осмотре анестезиолога.
Классификация верхних дыхательных путей по Mallampati
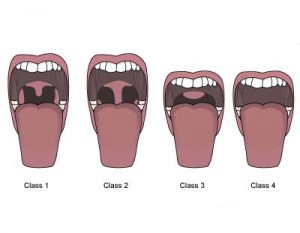
Класс I. Визуализируется мягкое небо, зев, миндалины и язычок
Класс II. Визуализируется мягкое небо, зев и язычок
Класс III. Визуализируется мягкое небо и основание язычка
Класс IV. Визуализируется только твердое небо
Прогностическая значимость шкалы Маллампати не очень высока. Например, при тесте Маллампати III–IV, ларингоскопическая картина по Cormack–Lehane соответствует не более чем в 25% случаев. Несмотря на это, учитывать шкалу Маллампати необходимо всегда.
