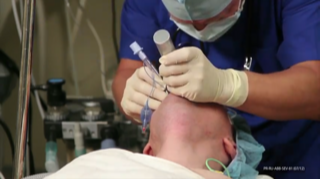
Оротрахеальная интубация и ларингоскоп Macintosh
Изогнутый ларингоскоп Macintosh радикально отличается от предшествовавших ему прямых ларингоскопов Miller. В частности, длинная ось клинка изогнута, поперечное сечение выглядит как повернутая вправо буква «Z», ребро и кромка массивные, кончик атравматичен, а лампочка защищена ребром. Однако главной инновацией Macintosh была его новая техника непрямого поднимания надгортанника, достигаемая натяжением подъязычно-надгортанной связки вслед за кончиком ларингоскопа, расположенным в валекуле. Эта техника — ключ к успеху в применении ларингоскопа Macintosh и его фундаментальный недостаток. Когда все идет хорошо, надгортанник поднимается полностью, лежит позади и параллельно задней поверхности клинка ларингоскопа. Однако у некоторых пациентов корректно расположить ларингоскоп Macintosh невозможно. Малейшее затруднение приводит к частичному приподниманию надгортанника, ошибочно описываемому как «пролабирующий надгортанник». Большие трудности приводят к полной невозможности поднять надгортанник, и, как следствие, голосовые связки не визуализируются. Интубация трахеи производится, как правило, при помощи быстрой последовательности манипуляций, в которой все компоненты сложной техники переходят один в другой. И лучше всего техника интубации получается тогда, когда отработаны все компоненты.
Техника оротрахеальной интубации
Тремя последовательными компонентами прямой ларингоскопии являются: введение ларингоскопа, коррекция его положения и подъемной силы и применение других приемов для оптимизации обзора голосовой щели. Полное открывание рта облегчает введение ларингоскопа. Он вводится с правой стороны рта и справа от языка, одновременно с этим необходимо следить за тем, чтобы не защемить губы между клинком ларингоскопа и зубами. Ларингоскоп устанавливается и одновременно сдвигается к срединной линии, чтобы сдвинуть язык влево. Прогрессирующая визуализация анатомических структур снижает риск травмы. Надгортанник является первым ключевым анатомическим ориентиром. Кончик ларингоскопа устанавливается в валекуле, и надгортанник опосредованно поднимается под силой, натягивающей подъязычно-надгортанную связку. Когда обеспечено достаточное поднимание надгортанника, дальнейшая подъемная сила прикладывается к ларингоскопу, чтобы достичь наилучшего обзора гортани. Крайне важно не упираться в верхние зубы, поскольку это может привести к их повреждению и ухудшить визуализацию гортани. Если визуализацию гортани невозможно осуществить без давления на зубы, следует отказаться от применения такого ларингоскопа и применить другой способ интубации трахеи.
Когда достигается хорошая визуализация гортани, идентифицируются голосовые связки, черпаловидно-надгортанные складки, задние хрящи гортани и межчерпаловидные ямки. Обзор следует оптимизировать, чтобы облегчить прохождение эндотрахеальной трубки. Если визуализация гортани плохая, важно убедиться в том, что базовая техника была выполнена оптимальным образом и были применены другие приемы. Наружная манипуляция с гортанью (лучше описываемая как «бимануальная ларингоскопия», которая подразумевает внутреннее движение ларингоскопа при внешнем воздействии на гортань, маневр BURP), выполняемая анестезиологом, который дает указания помощнику, всегда улучшает обзор гортани. Это ключевой прием.
Проведение эндотрахеальной трубки при эффективной ларингоскопии
Визуализация голосовых связок поддерживается, пока анестезиолог заводит трубку между голосовыми связками под контролем зрения. Прохождение трубки в гортань из заднелатерального положения облегчает наблюдение за проведением трубки к голосовым связкам и между ними. Управление трубкой и проведение ее под контролем зрения проще осуществлять, когда она имеет оптимальную форму «хоккейной клюшки», обычно придаваемую вставляемым в трубку стилетом. Эндотрахеальную трубку продвигают до тех пор, пока манжета не окажется на 2 см дистальнее голосовых связок. Важно оставить трубку в таком положении, поскольку более проксимальная позиция может привести к утечкам через манжету и давлению на возвратный гортанный нерв. Манжету раздувают до давления чуть выше «исключительно герметизирующего» и подтверждают правильное положение трубки. Затем давление в манжете фиксируют на уровне между 25 и 30 см вод. ст.
Сложности при интубации трахеи возникают преимущественно вследствие невозможности увидеть гортань. Эффективность прямой ларингоскопии оценивают с точки зрения достигнутого наилучшего ракурса гортани. Наиболее широко используемой шкалой является описанная Cormack и Lehane.
Приемы, используемые для оптимизации обзора при прямой ларингоскопии
- Максимальное разгибание головы
- Язык полностью находится слева от ларингоскопа
- Оптимальная глубина введения ларингоскопа
- К ларингоскопу приложена большая подъемная сила в правильном направлении
- Наружная манипуляция на гортани — первоначально выполняется правой рукой анестезиолога